Artikelinhalt
Was sind die ersten Symptome für Röteln?
Die ansteckende Kinderkrankheit zeigt sich zu Beginn mit typischen Erkältungssymptomen. Eher mäßige Kopfschmerzen werden von leichtem Fieber (unter 38 Grad), Husten oder Schnupfen begleitet. Hinzu kommen oft schmerzhaft geschwollene Lymphknoten. Besonders die Knoten hinter den Ohren und am Nacken sind betroffen. Seltener kommt eine Bindehautentzündung hinzu. Da die genannten Symptome auch bei anderen Krankheiten auftreten können, fällt der Verdacht in diesem Stadium der Erkrankung eher selten auf Röteln als Ursache für die Beschwerden.

Welche Symptome kommen hinzu?
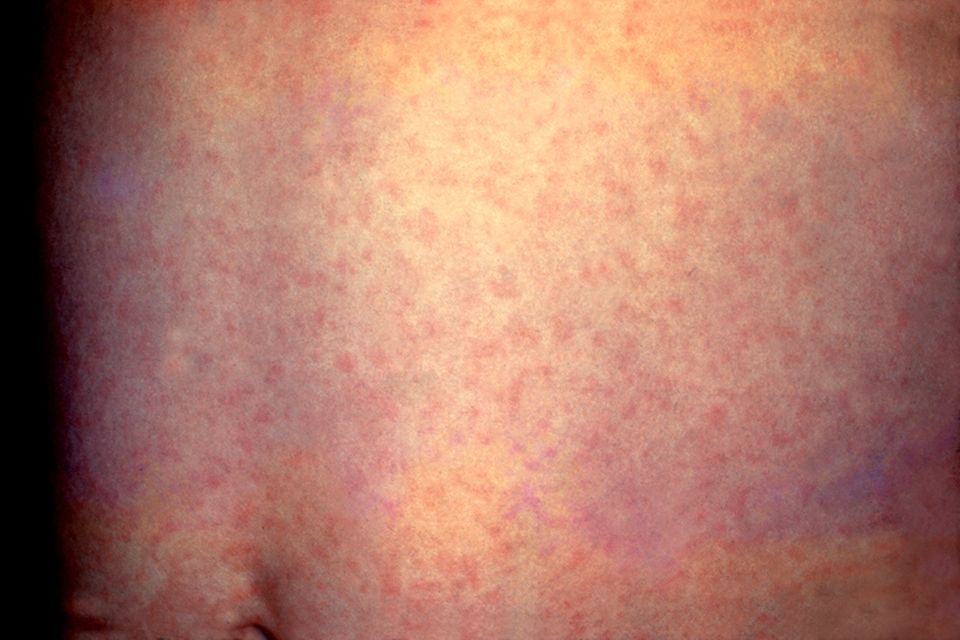
Erst wenn zu den ersten unspezifischen Symptomen weitere klassische Rötel-Symptome hinzukommen, wird die Virus-Erkrankung leichter erkannt. Am offensichtlichsten ist der typische Hautausschlag (Exanthem). Er besteht aus hellroten, etwa linsengroßen Flecken, die sich scharf voneinander abgrenzen. Dadurch unterscheiden sich Röteln optisch gut von anderen Kinderkrankheiten wie Masern und Windpocken. Bei Masern verschmelzen die roten Flecken miteinander, bei Windpocken bilden sich Bläschen. Die Grenzen zum Ausschlag bei Ringelröteln oder Scharlach sind optisch weniger eindeutig. Der Röteln-Ausschlag fühlt sich leicht erhaben an und verursacht keinen oder nur einen ganz leichten Juckreiz. Er beginnt meist hinter den Ohren und breitet sich dann nach kurzer Zeit über den Hals, das Gesicht und den gesamten Körper aus. Bei manchen Kindern ist der Ausschlag nur ganz schwach zu erkennen und kann leicht übersehen werden. Nach ein bis drei Tagen ist er in der Regel wieder verschwunden. Eine zweifelsfreie Diagnose ist nur mit einer Laboruntersuchung möglich. Dabei wird das Blut des Patienten auf Rubella-Antikörper getestet, die der Körper in besonders starker Konzentration am fünften Tag nach dem Ausbruch von Fieber und Ausschlag produziert. Zu diesem Zeitpunkt können die Viren auch in einem Rachenabstrich oder einer Urinprobe nachgewiesen werden. Dieses Verfahren ist besonders bei Kindern eine gute Alternative zu einer Blutabnahme. Ob sich ein ungeborenes Kind infiziert hat, kann im Rahmen der Pränataldiagnostik untersucht werden. Proben, die bei einer Chorionzottenbiopsie oder einer Amniozentese (Fruchtwasseruntersuchung) genommen wurden, lassen sich ebenso auf das Virus untersuchen wie Fetalblut, das ab der 22. Woche aus der Nabelschnur entnommen werden kann.
Kann die Erkrankung ohne Symptome verlaufen?
Bei rund der Hälfte der Menschen, die sich angesteckt haben, zeigen sich auch nach der Inkubationszeit von 14 bis 21 Tagen keine Symptome. In der Medizin spricht man von einem asymptomatischen Verlauf. Dennoch sind die Betroffenen mögliche Überträger der Krankheit.
Wie steckt man sich an?
Röteln sind eine weltweit verbreitete Infektionskrankheit, die sich über Tröpfchen überträgt. Beim Niesen, Husten oder Küssen dringt das Röteln-Virus (auch Rubella-Virus) über die Schleimhaut der oberen Atemwege (Mund, Nase und Rachen) in den Körper ein und vermehrt sich dann vor allem in den Lymphknoten. Von dort gelangt es in die Blutbahn und kann sich im ganzen Körper ausbreiten. Auch durch Gegenstände ist eine Ansteckung möglich. Das passiert zum Beispiel leicht, wenn man dasselbe Geschirr oder Besteck benutzt. Ist jemand infiziert, kann er andere Menschen etwa eine Woche vor und eine Woche nach dem Ausbruch des Hautausschlags anstecken. Zeigen sich keine Symptome, ist die Ansteckungsgefahr besonders groß, weil der Überträger sich gesund wähnt und keine besonderen Vorsichtsmaßnahmen im Umgang mit anderen Menschen trifft. Menschen, die die Kinderkrankheit schon hatten oder geimpft sind, stecken sich in der Regel nicht an. Sie sind immun. Es sei denn, die Impfung oder die Krankheit liegen schon sehr lange zurück. Ist das der Fall, ist zwar eine Reinfektion möglich. Die noch vorhandenen Antikörper werden aber für einen milden Verlauf sorgen. Bei einer erneuten Infektion bekommt der Betroffene nur ganz leichte Symptome, wie einen Schnupfen. Ein Fötus kann sich über die Plazenta mit dem Virus anstecken, wenn seine Mutter infiziert ist. Kinder, die sich auf diesem Weg angesteckt haben, sind hoch infektiös. Die betroffenen Babys scheiden Röteln-Viren teilweise bis ins zweite Lebensjahr aus und sollten keinen Kontakt zu schwangeren Frauen haben.
Wie werden Röteln behandelt?
Es gibt keine ursächliche Behandlung gegen die Erkrankung. Nur gegen die Symptome kann man etwas tun. Gegen das Fieber helfen Wadenwickel oder fiebersenkende Schmerzmittel (z.B. Ibuprofen oder Paracetamol). Sie wirken gleichzeitig gegen Kopfschmerzen und schmerzende Gelenke. Allerdings ist Fieber ein Zeichen dafür, dass der Körper sich gegen die Viren zur Wehr setzt. Solange es sich nicht um hohes Fieber handelt, ist also auch kein Fiebermittel notwendig. Besonders bei Babys und kleinen Kindern solltet ihr die richtige Behandlung mit eurem Kinderarzt besprechen. Wichtig ist, viel zu trinken, weil das Fieber dem Körper Flüssigkeit entzieht. Bettruhe hilft dem Patienten, sich schnell wieder zu erholen. Die Krankheit klingt nach einer Woche von selbst wieder ab. Übrigens: Das Schmerzmittel ASS (auch Aspirin) darf bei Kindern und Jugendlichen nicht bei fieberhaften Erkrankungen verabreicht werden. Durch Acetylsalicylsäure kann sich bei ihnen das zwar seltene, aber sehr gefährliche Reye-Syndrom entwickeln. Röteln-Patienten müssen sich von Menschen möglichst fernhalten. Das gilt besonders für werdende Mütter. Die Krankenpflege sollte von jemandem übernommen werden, der selbst immun ist. Habt ihr den Verdacht, dass euer Kind sich angesteckt hat, ruft bitte vorher in der Praxis an, bevor ihr zum Kinderarzt fahrt. Die Sprechstundenhilfen können dann Maßnahmen ergreifen, um andere vor einer Ansteckung zu schützen. Hattest du als Schwangere dennoch Kontakt zu einer infizierten Person, solltest du schnell zum Arzt gehen. Er kann dir Antikörper gegen das Virus spritzen. Diese Behandlung funktioniert allerdings nur in den ersten drei Tagen nach dem Kontakt. Danach gibt die so genannte Postexpositions-Prophylaxe keinen Schutz mehr.
Sind Röteln gefährlich?
In der großen Mehrheit der Fälle verläuft eine Röteln-Erkrankung ohne größere Probleme. Treten Komplikationen auf, sind sehr viel häufiger Erwachsene und Jugendliche als Kinder betroffen. Das Risiko für einen schwereren Verlauf steigt also mit dem Lebensalter. Mögliche Komplikationen sind:
• schmerzende, entzündete Gelenke (Arthritis)
• Mittelohrentzündung (Otitis media)
• Bronchitis
• Herzmuskelentzündung (Myokarditis)
• Herzbeutelentzündung (Perikarditis)
• vergrößerte Milz
• kleine Gefäßschäden, die zu Blutungen unter der Haut führen (Purpura)
• Gehirnentzündung (Enzephalitis) – sehr selten
Das Risiko in der Schwangerschaft
Wenn sich eine Schwangere infiziert, ist die Krankheit für sie selbst nicht risikoreicher als für andere Erwachsene. Allerdings besteht eine große Gefahr für das Ungeborene. Steckt sich der Fötus über die Plazenta im Mutterleib mit dem Virus an, können schwere Entwicklungsschäden die Folge sein. Besonders groß ist das Risiko einer kindlichen Röteln-Infektion (Rötelnembryopathie) in den ersten Wochen der Schwangerschaft. Sie kann eine Fehlgeburt oder erhebliche Behinderungen beim Baby zur Folge haben. Je früher das Kind sich ansteckt, desto schwerwiegender sind die Komplikationen. Die Schädigungen, die eine Röteln-Infektion verursachen kann, werden unter dem Begriff "Kongenitales Rötelnsyndrom" (CRS) zusammengefasst.
Mögliche Folgen einer Infektion in der 1. bis 11. SSW
Eine Ansteckung des Fötus in diesem frühen Stadium hat die weitreichendsten Folgen. 90 Prozent der Embryonen werden durch eine Infektion im ersten Drittel der Schwangerschaft geschädigt. Die Ausprägungen, in denen die Röteln-Embryopathie auftreten, sind dabei sehr unterschiedlich.
Bei der sogenannten klinischen Trias (auch Gregg-Syndrom) sind Herz, Auge und Innenohr betroffen. Das Kind kann einen Herzfehler, einen Grauen Star und Hörschäden haben.
Beim erweiterten Rubella-Syndrom kommen bei einigen Kindern eine Blutarmut (Anämie), eine reduzierte Anzahl der Blutplättchen, Gelbsucht, Hautausschlag sowie Entzündungen des Herzmuskels, des Gehirns oder der Lunge hinzu. Auch Knochenerkrankungen sind möglich.
Beim Late-Onset-Rubella-Syndrom werden die schweren Schäden durch das Virus erst im 4. bis 6. Lebensmonat deutlich. Die Babys hören bei dieser Erkrankung auf zu wachsen, entwickeln einen chronischen Hautausschlag und immer wieder Lungenentzündungen. Diese sind auch der Grund für eine hohe Sterblichkeitsrate bei den betroffenen Kindern.
Eine frühe Infektion im Mutterleib kann auch Spätfolgen in der Jugend haben. Dazu gehören Diabetes, Hörschäden, Epilepsie und eine sich ausbreitende Entzündung des ganzen Hirngewebes (Panenzephalitis).
Aufgrund des hohen Risikos für massive Organschäden in der Frühschwangerschaft, kann eine Röteln-Infektion eine medizinische Begründung für einen Schwangerschaftsabbruch sein.
Mögliche Folgen einer Infektion in der 12. bis 17. SSW
Steckt sich das Baby in diesem Zeitraum an, hat das meistens eine Schädigung des Innenohrs zur Folge. Die Kinder werden mit einer Schwerhörigkeit geboren.
Mögliche Folgen einer Infektion nach der 18. SSW
Ab der 18. SSW ist das Risiko sehr viel geringer. Bei einer Ansteckung in dieser Phase der Schwangerschaft kommt es eventuell zu einer leichten Entwicklungsverzögerung. Langzeitfolgen für das Kind sind aber selten.
Steckt sich die Schwangere erst kurz vor der Geburt mit dem Virus an, kann es passieren, dass auch das Neugeborene erkrankt. Auch dann kann die Krankheit einen schweren Verlauf nehmen. Eine Entzündung des Gehirns kann sich schon nach der Geburt, aber auch erst Jahre später entwickeln. Selten leiden die Kinder unter einer Blutbildungsstörung.
Gibt es eine Impfung gegen Röteln?
Gegen Röteln kann man sich impfen lassen. Da die ungeborenen Kinder das größte Risiko tragen, hat eine Röteln-Impfung vor allem einen sogenannten Herdenschutz zum Ziel. Je mehr Menschen in einer Gesellschaft immun sind, desto weniger Schwangere können sich anstecken. Um dein Baby zu schützen, ist es natürlich am besten, dass du selbst immun gegen das Röteln-Virus bist. Bei Kinderwunsch ist es wichtig, dass du testen lässt, ob du ausreichend Antikörper in deinem Blut hast (Titer-Bestimmung). Ist das nicht der Fall, hast du vor den ersten Versuchen, schwanger zu werden, noch genug Zeit, die Impfung nachzuholen. Spätestens drei Monate vor der Empfängnis sollte der Schutz vorhanden sein. Während der Schwangerschaft ist eine Impfung nicht mehr möglich.
Heute gehört der Antikörpertest (Röteln-HAH-Test) auch zur Schwangerenvorsorge. Das gilt besonders für Frauen, die einen unklaren Impfstatus haben, die in der Kindheit die zweite Impfung nicht erhalten haben oder nicht wissen, ob sie die Krankheit in der Kindheit selbst durchgemacht haben.
Für Kinder empfiehlt die Ständige Impfkommission (STIKO) am Robert-Koch-Institut zwei Impfdosen. Sie wird in der Regel zusammen mit den Impfstoffen gegen Masern und Mumps verabreicht. Sie ist unter der Abkürzung MMR-Impfung bekannt.
Im Alter zwischen elf und 14 Monaten wird die erste Impfung empfohlen. Die zweite erfolgt zwischen dem 15. und 23. Lebensmonat. Dabei muss der Abstand zwischen den beiden Impfdosen mindestens vier Wochen betragen. Wurde das Kind als Baby nicht zweimal geimpft, sollte die 2. MMR-Impfung noch vor der Einschulung nachgeholt werden. Nur dann ist der Schutz voll wirksam.
Wie verbreitet sind Röteln heute?
Dank der großen Verbreitung der Röteln-Impfung ist die Krankheit weltweit deutlich zurückgegangen. Noch im Jahr 2000 wurden weltweit rund 670.000 Fälle bekannt. 2016 gab es nur noch etwa 10.000 gemeldete Röteln-Infektionen.
Seit die Röteln-Impfung in Kombination mit der Masern- und Mumps-Impfung zu den empfohlenen Impfungen gehört (1980 in Westdeutschland, ab 1990 auch im Osten), sieht man den Rückgang auch in Deutschland deutlich.
Dem Robert-Koch-Institut werden jährlich im Schnitt zwischen 20 und 40 akute Röteln-Erkrankungen gemeldet. 2013 kam das bisher letzte Baby auf die Welt, das unter einer angeborenen Röteln-Erkrankung (konnotale Röteln) litt.
Das Ziel, das mindestens 95 Prozent der Bevölkerung geimpft oder immun sein sollte, ist noch nicht erreicht. Die Impfquote liegt für die vollständige Immunisierung durch zwei Impfungen bei knapp 93 Prozent.
Etwa sechs Prozent der Frauen im gebärfähigen Alter in Deutschland sind nicht geimpft oder durch eine durchgemachte Erkrankung immun.
Die Informationen über die Zahl der Infektionen sind in Deutschland sehr genau. Denn seit 2013 gibt es eine Meldepflicht für Röteln-Infektionen. Das Infektionsschutzgesetz sieht vor, dass Ärzte und Labore alle Fälle namentlich dem zuständigen Gesundheitsamt übermitteln müssen. Das Robert-Koch-Institut dokumentiert die Impfquoten und auftretenden Fälle deutschlandweit.
Das Gesetz schreibt im Falle einer Infektion besondere Regelungen vor. Dazu gehört, dass der Betroffene keine Gemeinschaftseinrichtungen wie Kita oder Schule besuchen darf. Das gilt auch für Menschen, die mit ihm im selben Haushalt leben.
Sind Ringelröteln dasselbe wie Röteln?
Auch Ringelröteln sind eine ansteckende Viruserkrankung. Es handelt sich aber um eine andere Krankheit mit einem anderen Erregertyp. Sie werden vom Parvovirus-B 19 übertragen. Anders als bei Röteln, entwickeln Betroffene einen juckenden Hautausschlag. Gemeinsam haben sie mit der Röteln-Erkrankung, dass sie bei Kindern in der Regel harmlos verlaufen und bei Erwachsenen stärkere Beschwerden verursachen können. Auch Ringelröteln sind für das Ungeborene sehr gefährlich. Gegen Ringelröteln gibt es keine Impfung.